关于死产的管理和随之而来的严重孕产妇发病风险(SMM)的文献很少。我们的目的是评估与活产相比,SMM与死产相关的风险,以及这种风险是否因母体合并症的存在而有所不同。
在这项回顾性队列研究中,我们使用了2000年至2015年间西澳大利亚所有死产和妊娠≥20周活产的基于人群的数据集。SMM是用澳大利亚发表的一份综合资料与常规收集的医院发病率数据一起确定的。产妇合并症在医院发病率数据收集或助产士通知系统中确定,使用改进的澳大利亚慢性病组合。使用多变量泊松回归来估计与SMM相关因素的相对风险(rr)和95%置信区间(CIs),分析中按母体合并症的存在分层。单胎和多胎妊娠分别进行检查。
该研究包括458,639例单胎分娩(2319例死产和456,320例活产)。与无合并症和有合并症的活产相比,无合并症的死产中SMM的调整后相对危险度分别为2.30 (95% CI 1.77, 3.00)和4.80 (95% CI 4.11, 5.59)(相互作用P值< 0.0001)。
2000年至2015年间,在西澳大利亚州,与活产婴儿相比,有或没有任何母体合并症的死产母亲患SMM的风险都增加了。有必要进一步调查为什么没有任何现有条件或妊娠并发症的死产妇女会发生SMM。
死产仍然是一个全球性的公共卫生问题[1],对父母、家庭和社区的福祉产生深远影响。这延伸到对健康、人际关系、功能以及社会和经济成本的影响。文献中经常讨论对心理健康的影响[2],而很少关注死产后母亲的不良身体健康结果,尽管不良的产妇结局[3,4,5]具有一定的死产风险因素,如初产、母亲年龄超过35岁、妊娠期已有疾病如糖尿病、胎盘疾病、高血压疾病和低社会经济地位[6,7,8,9,10]。
美国的三项研究[8,9,10]发现死产与更严重的产妇发病率之间存在关联。Gold等人([10])发现,密歇根州死产妇女的某些分娩并发症(包括胎盘潴留和产后出血)的发生率高于全国活产妇女的患病率[10],Wall-Weiler等人([9])在加利福尼亚州死产妇女中使用严重孕产妇发病率(SMM)综合指标的风险高出近五倍[9]。最后,Lewkowitz等人([8])报道,在佛罗里达州,存在合并症的女性患SMM的风险增加了6倍,更令人关注的是,没有任何合并症的女性患SMM的风险增加了7倍[8]。他们使用了由Bateman[4]开发的一种修改后的、未加权的产科合并症指数来识别分娩住院时的合并症(国际疾病分类(ICD),第九次修订,临床修改(ICD-9- cm)诊断代码)。项目包括心血管疾病、慢性呼吸或肾脏疾病和先兆子痫。该合并症指数中值得注意的遗漏是胎盘早剥和胎盘增生,现在已使用ICD-10-CM将其纳入合并症指数的扩展版本中[11]。产科合并症指标的目的是预测SMM[4,11],但许多纳入的项目也与死产密切相关,如慢性病(如既往糖尿病、高血压、肥胖[7]、系统性红斑狼疮、慢性肾脏和甲状腺疾病[12])和妊娠并发症(如妊娠高血压、先兆子痫、胎盘早剥[7]和胎盘增生[11,13])。Lewkowitz等人([8])使用的方法强调了根据合并症状况进行分层的结果的重要性,以便量化有和没有合并症的女性患SMM的风险差异[8]。
关于死产和SMM的研究结果对妇女及其护理提供者具有重大意义,因为目前的死产后护理指南[6,14]对产妇发病率(如子宫破裂)的提及有限,并且仅与引产有关,特别是在先前剖腹产后。对其他人口群体进行更全面的调查可能有助于进一步考虑胎儿死亡后妇女的产前和分娩管理问题。因此,本研究的主要目的是在考虑现有合并症的情况下,评估西澳大利亚州生下死产婴儿和活产婴儿的母亲患SMM的风险。此外,我们试图调查以下内容:(1)SMM的风险是否因胎龄、分娩方式和死胎类型(产前或产时)而异;(2) SMM复合指标内最常见的条件;(3)个体共病项目与死产母亲SMM之间的关系。
这项研究包括2000年至2015年间西澳大利亚州的所有死产和活产。为单胎和多胎分别建立了队列。为了重复Lewkowitz等人[8]使用的方法(他们报告了这些亚组之间的差异),将单胎分娩分为有和没有任何母亲合并症的亚组。在妊娠阶段对多胞胎进行检查,分为三种可能的结果(只有死产、只有活产和两者兼有),尽管样本量小,无法通过母体合并症进行调查。(图1)对于死产类型的调查,队列包括2010年至2015年的所有单胎分娩,根据胎儿死亡的时间,死产由主治助产士进一步分类为产前、产时和未分类。这一时期与有关死产类型的高质量数据的可用性相吻合——从2005年起,西澳大利亚医院逐步引入了这种数据,但从2010年起,只有近90%的死产可以获得这种数据。
图1
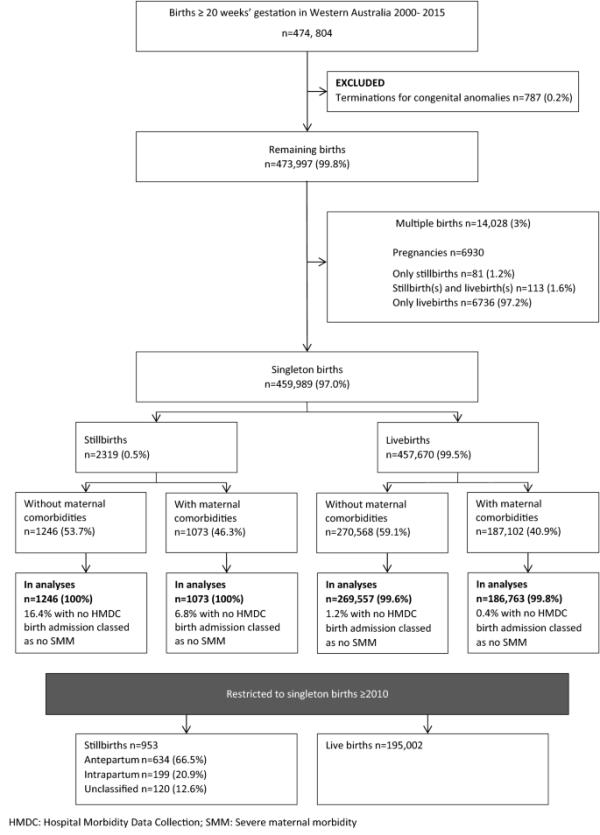
2000-2015年西澳大利亚州死产后严重孕产妇发病率调查研究流程图
本研究使用了从人口健康数据集获得的数据,主要是那些由西澳大利亚卫生部数据链接团队使用概率匹配技术[15]进行常规链接的数据,删除了识别字段。基础数据集是助产士通知系统(MNS),其中包含西澳大利亚妊娠20周或出生体重为400克或以上的所有活产和死产的信息。其他数据集包括医院发病率数据收集(HMDC),其中包含所有西澳大利亚州医院(公立和私立)的所有住院病例数据,出生和死亡登记册,以及西澳大利亚发育异常登记册,其中包含基于诊断先天性异常的法定通知的信息,包括导致终止妊娠的信息。
根据已知胎儿死亡发生的时间,助产士将死产分为产前、产时和死产,如果无法确定,则不进行分类。
根据MNS的8部分分类(高加索人、土著、亚洲人、印第安人、非洲人、波利尼西亚人、毛利人和其他),将产妇出生时的年龄分为四组(< 25岁、25 - 29岁、30-34岁和> 34岁),而产妇自我报告的种族血统分为高加索人、土著和/或托雷斯海峡岛民(以下简称土著)和其他。社会经济地位(SES)是根据西澳大利亚州小区域(平均人口400)相对社会经济劣势指数(Index of Relative social - social -劣势)的分布,使用基于区域的出生居住地测量[16]来分类的,该指数是为最接近出生年份的人口普查生成的。出生居住地的偏远地区(基于澳大利亚可达性/偏远指数[17]的分类:非常偏远/偏远和主要城市/内陆地区/外部地区)和怀孕期间是否吸烟(是/否)被分为两类。
根据超声测定孕周前(71%)或20周后(2%)或临床症状/末次月经日期(24%)将胎龄分为5组(20 - 23周、24-27周、28-31周、32-36周和≥37周)。奇偶率分为三组(0、1、≥2)。分娩方式分为自然分娩、引产或无产(产前剖宫产),分娩方式分为阴道分娩或剖宫产。多胎妊娠中,多胎分为2组,≥3组。
我们通过采用澳大利亚开发的慢性病组合来确定产妇合并症,该组合使用了ICD,第十版,澳大利亚修订版(ICD-10- am)诊断代码[18],并纳入了Lewkowitz等[8]和Leonard等[11]修改的美国产科合并症指数[4]中的附加诊断。后者扩大了该指数,纳入了胎盘早剥等项目,这是死产的一个危险因素[19],以及先前存在的出血性疾病。这些代码被转换成ICD-9-AM(范围内出院)和ICD-10-AM,并在西澳大利亚临床编码管理局的协助下进行修改以反映编码的变化。因此,本研究中使用的最终合并症组合由两部分组成:慢性和妊娠特异性疾病(表S1)。如果在MNS中发现任何慢性疾病(先前存在的糖尿病、原发性高血压、哮喘和肥胖(仅从2012年开始,孕前体重指数≥30 (Kg/m2)),或者从受孕前一年到指数分娩,在任何医院分离中被列为HMDC的主要或附加诊断,则将妇女归类为慢性疾病。如果在MNS中有记录,或在任何妊娠入院期间被列为HMDC的主要或附加诊断,则将妇女归类为患有妊娠特异性疾病(妊娠糖尿病或高血压、先兆子痫、前置胎盘、胎盘增生、胎盘早剥)。最后一个与妊娠相关的因素是先前的剖腹产,这是根据MNS关于指数出生和母亲以前出生的数据确定的。
感兴趣的结果是SMM,它来源于hdc出生入院记录,包括随后的医院间转移和死亡登记数据。SMM的确定使用了一份已发表的复合材料,该材料与澳大利亚常规收集的医院发病率数据相结合,使用ICD-10-AM诊断方法和澳大利亚健康干预分类(ACHI)程序代码[20](表S2),该程序代码已更新以反映编码的变化。其他版本的SMM组合也被制作,通过排除两种最普遍的项目,输血和刮除结合全身麻醉(以下简称刮除),一次一个,同时调查罕见的SMM项目的影响。SMM综合诊断有可能是死产的潜在原因(如子宫破裂),但我们没有关于事件顺序或时间的信息。因此,SMM被分为基于任何诊断的SMM(当SMM可能早于死产时)和基于程序的SMM(更有可能反映死产及其管理)。
对单胎分娩的主要分析按产妇合并症的存在进行分层。制作了死产和活产一般特征的描述性表,以确定潜在的协变量。采用聚类稳健标准误差的泊松回归(考虑研究期间每个妇女发生一次以上的分娩事件)来估计相对风险(rr),并使用95%置信区间(ci)来调查死产妇女与活产妇女之间SMM的风险,按合并症的存在进行分层。多变量模型中包含了改变估计5%或更多的协变量(仅为母亲的种族起源)。进一步的模型使用SMM版本运行,不包括输血和/或刮宫和个体成分,至少有10名妇女在死产组。为了评估有和没有母亲合并症的结果是否不同,运行了具有相互作用项的非分层模型。然后重新运行模型,按出生方式分层。
还进行了进一步的分析,仅按胎龄分组和胎儿死亡时间(产前或产时)分层,因为数量太少,无法按产妇合并症进行额外分层。
最后,仅在死产妇女中,运行模型以调查SMM与产妇合并症之间的关系以及至少10例个体成分。这些模型根据胎次组和出生方式进行了调整。
对多胎妊娠进行分析,比较死胎和死胎以及活胎和活胎的结果。由于两组的初步结果相似,因此将死产组合并为“任意死产”组。
在MNS中,并非所有的分娩(11.9%的死产和1.2%的活产)都有HMDC出生入院记录。对大多数人来说,最可能的解释是没有正式住院,只需要短期护理。MNS数据支持了这一点,该数据显示:(1)没有分娩入院的人很少有母亲慢性疾病或妊娠或分娩危险因素/并发症;(2)几乎总是阴道分娩(所有死产和97.1%活产);(3)死产主要发生在妊娠32周之前(63.8%),而活产婴儿大多在出生当天出院(74.5%)(表S3)。因此,所有死产和出生当天出院的活产被归类为没有SMM,以免高估SMM的患病率,特别是死产。
由于母亲在研究期间可能有不止一次的分娩(最多10次),因此分析仅限于每个母亲随机选择的一次分娩,以解决潜在的聚类效应。为了便于将SMM研究结果与现有文献[8,9]进行比较,现有文献仅基于住院诊断的产妇合并症,我们使用一种版本的产妇合并症综合分析重复SMM分析,该版本的产妇合并症综合分析仅使用HMDC对除先前剖腹产外的所有项目进行分析。最后,由于胎盘早剥是死胎分娩时SMM风险最高的个体母亲合并症,我们重复了死胎和活胎的分析,排除了胎盘早剥。
为确保保密性,未将小于10的单元格计数制成表格。
所有分析均使用SAS 9.4版(SAS Institute Inc, Cary, NC, USA)进行。
摘要
背景
方法
结果
讨论
结论
数据和材料的可用性
代码的可用性
缩写
参考文献
致谢
作者信息
道德声明
补充信息
搜索
导航
#####
在2000年至2015年期间,有474,804名新生儿。其中458,639例为单胎分娩(99.7%),符合研究的纳入标准,并有SMM数据(2319例死产,0.5%;456,320例活产,99.5%);6930例为多胎妊娠(81例仅死产,1.2%;113例死产和活产,1.6%;仅活产,97.2%)(图1)。在单胎分娩中,有953例死产(产前634例,产时199例,未分类119例),2010年至2015年期间有1950002例活产。
46.3%的死产和40.9%的活产的母亲在母体合并症中至少有一种情况。无论是否存在合并症,死产比活产更有可能在妊娠早期出生(表1)。与活产的母亲相比,死产的母亲更有可能年龄在25岁以下或34岁以上,是土著人,在怀孕期间吸烟,生活在社会经济地位最低的地区。所有这些因素在有合并症的母亲中患病率最高(表1)。死产和有任何合并症的母亲的活产都更有可能通过剖腹产出生,尽管死产的比例远低于活产的比例。患有SMM的死产妇女的比例为9.0%,无任何合并症的占4.3%,有任何合并症的占14.4%,而活产妇女的比例分别为2.1%,1.7%和2.7%(表2)。与无合并症和有合并症的活产妇女相比,无合并症的死产妇女中SMM的调整rr (aRR)分别为2.30 (95% CI 1.77, 3.00)和4.80 (95% CI 4.11, 5.59)(表2)。相互作用P值< 0.001)。当排除输血(最普遍的个体SMM手术)和第二普遍的手术(刮除)时,这种关联的强度略有波动。如果没有这两种手术,没有合并症的患者与SMM没有关联。仅基于程序的SMM比例高于基于任何诊断的SMM。仅基于程序的SMM的arr与总体SMM相似,而基于任何诊断的SMM的arr更高。输血(6.44,95% CI 5.30, 7.82和1.73,95% CI 1.10, 2.70)和刮痧(15.73,95% CI 10.46, 23.64和11.48,95% CI 7.73, 17.05)在有和没有合并症的患者中也有升高的arr。在仅有合并症的患者中,子宫切除术、通气和子宫破裂的arr升高,尽管这些估计并不精确。除刮除外,有合并症者的rr高于无合并症者。阴道分娩死产的妇女的SMM估计与主要发现相似,但有合并症的剖腹产死产妇女的SMM估计更高。没有并发症的剖腹产死产妇女很少,因此没有进行分析。
表1与妊娠20周及以上单胎死胎相关的母体及其他因素,按母体合并症分层一个在西澳大利亚(2000-2015)
表2西澳大利亚州(2000-2015年)单胎死产与活产的严重孕产妇发病率(SMM)风险对比,按产妇合并症和分娩方式分层
对于死产和活产,妊娠20-23周组的SMM率最高(分别为11.2%和11.4%)。活产率的模式在随后的胎龄组中呈现出持续下降的趋势,在37周或更长时间时降至2%。相比之下,20-23周后,每个胎龄组的死产率为7-10%。(图S1,表S4)。因此,按胎龄分组,死产与活产相比,SMM的aRR在妊娠≥37周组最高(aRR 2.94, 95% CI 2.12, 4.08,表S4)。同样,全麻刮除率在妊娠20-23周组最高(分别为4.9%和< 3.9%),但由于细胞小,未估计arr。妊娠期死产的输血率从4.5%到7.2%不等,没有明显的趋势,而活产的输血率在20-23周时最高,足月产的输血率下降到0.9%。按胎龄分组,与活产相比,死产输血的aRR在足月组最高(aRR 4.53, 95% CI 3.09, 6.65;表S4)。在仅限于2010-2015年出生的分析中,与活产相比,产前和产时死产后SMM的arr相似(4.13,95% CI 3.24, 5.25和4.42,95% CI 2.93, 6.65)(表3)。
表3 2010-2015年西澳大利亚州单胎死产与活产的严重孕产妇发病率(SMM)风险对比,按死产类型分层
表4 2000-2015年西澳大利亚单胎死产妇女严重孕产妇发病风险,有或无孕产妇合并症
仅在死产妇女中,与SMM最密切相关的个体合并症是胎盘早剥(aRR 5.01, 95% CI 3.89, 6.45)、前置胎盘(aRR 2.22, 95% CI 1.35, 3.67)和先兆子痫(aRR 1.86, 95% CI 1.25, 2.75)(表4)。
当分析仅限于每位母亲一次分娩时(表S5),或仅使用HMDC来定义合并症(先前剖腹产除外)时(表S6),尽管在后一种分析中,伴有任何母体合并症的死产和活产的比例分别下降至34.2%和30.1%,但死产中SMM的调整后危险度变化很小。当在排除胎盘早剥的合并症患者中重复分析SMM时,aRR降至3.04 (95% CI 2.43, 3.80)(表S7)。
在孕产妇合并症中至少有一种情况导致死产的多胎妊娠比例为47.2%,而仅导致活产的妊娠比例为51.2%。与单胎分娩一样,导致死产的妊娠更有可能在妊娠早期出生,而不是只导致活产的妊娠,其母亲更有可能是土著居民,其余特征相似(表S8)。SMM死产妊娠的比例为8.8%,而仅活产妊娠的比例为3.8%(表S2)。导致死产的妊娠中SMM的aRR为2.21 (95% CI 1.72, 2.82)(表S9)。
我们发现,2000年至2015年间,西澳大利亚州死产后的SMM率约为9%,而活产后的SMM率约为2%。当存在母体合并症时,死产妇女发生SMM的风险增加了一倍(aRR为4.8,而没有母体合并症的妇女为2.3)。在死产中,与SMM相关性最强的母体合并症是已知的SMM -胎盘早剥[21]和前置胎盘[22]的危险因素。
这项以人群为基础的研究增加了关于SMM和死产之间关系的有限信息。我们使用了两个数据源(MNS和HMDC)和一个经过验证的SMM组合[20],该组合是为应用于澳大利亚医院管理数据集而开发的,但也在其他地方使用[23,24]。对于产妇合并症,我们采用了一种公认的慢性病组合[18]——从Lewkowtiz等人[8]使用的合并症指数扩展版[11]中添加了其他条件和妊娠并发症。此外,考虑到我们在分娩前住院的机会,我们检查了怀孕前一年的情况,因为更长的回顾期可以改善慢性病的识别[18]。使用MNS数据增加了对合并症和妊娠并发症的确定,这些合并症和妊娠并发症在hdc中被低估了。例如,死产产妇慢性呼吸系统疾病/哮喘的患病率从单独使用HMDC的0.5%增加到加入MNS关于哮喘的数据后的9.5%。此外,输入MNS[25]的医院电子数据收集包含妊娠期间输入的数据,因此有关相关条件的数据输入可能早于死产发生,从而潜在地降低了报告偏倚的风险。因此,更广泛的合并症定义、更长的回顾期和额外的数据来源可以解释为什么我们报告的合并症水平(分别为46%的死产和41%的活产)高于Lewkowitz等人[8](死产和活产均为31%)。
死产比活产的比例更大,产妇在分娩时没有住院。由于SMM是一种罕见的事件,将这些视为缺失将导致在死产中夸大SMM风险估计。因此,我们采取了谨慎的方法,并假设在没有入院的情况下提供短期护理,因此没有SMM(这将触发入院)。这一点得到了低MNS妊娠并发症水平的支持,并且与瑞典一项研究的证据一致,该研究表明,9%的死产母亲住院时间< 6小时(> 40%的死产母亲住院时间不超过24小时)[26]。
常规收集的数据收集不包括所有感兴趣的信息,例如,胎儿死亡的原因,因此我们无法调查所有相关因素与SMM的关系。我们也没有事件的年表数据,因此无法区分发生在SMM之前(和促成)的死产,如弥散性血管内凝血[27]和可能直接由SMM引起的死产,如子宫破裂[28],尽管这些事件在我们的数据集中很少见。
我们的研究补充了缺乏文献的关于HICs中SMM与死产相关的风险增加[8,9]。现有的两项基于人群的大型研究中,第一项研究使用了1999年至2011年加利福尼亚州的出生数据(约26,000例死产),报道死产母亲中SMM的RR为4.8[9],第二项研究使用了2005年至2014年佛罗里达州的出生数据(约9500例死产),报道与同等活产母亲相比,有合并症的死产妇女的RR为6.2,无合并症的死产妇女的RR为7.0[8]。与Wall-Weiler等人[9]一样,我们发现,与活产相比,死产的SMM风险在妊娠28至29周增加。我们的发现与Lewkowitz等人[8]的发现相似,即存在剖腹产合并症的死产母亲发生SMM的风险更高,这可能主要反映了潜在问题(如胎盘早剥或胎盘增生)的严重性和紧迫性,而不是实际的剖腹产手术。
与以往的研究不同[8,9,10],我们区分了产前和产时事件,但发现相似的风险水平。然而,这些分析的样本量很小,因此需要在更大的研究中重复分析。
Lewkowitz等人[8]和Wall-Weiler等人[9]都使用CDC算法[29]确定了出生入院中的SMM,该算法与澳大利亚SMM组合[20]中的大部分项目相同,尽管后者包括更广泛的诊断,这些诊断包括在CDC组合[3]的扩展版本中,如子宫破裂,哮喘状态和癫痫持续状态以及手术(特别是刮宫)。与我们一样,他们也报道了死产母亲输血(最普遍的个体项目)的风险增加,但排除输血后SMM的风险仍然升高[8,9]。然而,澳大利亚和美国疾病控制与预防中心的SMM复合材料都有一个局限性,即输血量没有量化。然而,输血是严重出血的标志,因此与胎盘早拆[9,21]和前置胎盘[8,9,22]是SMM的预测因子一致(正如我们所发现的),并且死产妇女产后出血的风险更高[10,30]。我们的研究发现,死产与刮宫风险升高有关(刮宫是我们研究中第二大常见的SMM项目,未包括在CDC综合报告中),这与死产后胎盘残留风险增加相一致[10,31,32]。保留胎盘导致死产的其他危险因素包括早产[31,33]、先兆子痫和胎儿生长受限[34]。
目前,美国妇产科学院[6]和英国皇家妇产科学院[14]对死产后护理的指导方针侧重于对死产潜在原因的彻底调查和对父母的支持性护理,而不是关于分娩管理的规定细节。这表明死产主要是胎儿的问题,并表明缺乏对经常伴随死产的重要产妇发病率的认识。当孕妇存在合并症(如妊娠并发症)时,临床医生可以参考分娩管理的具体情况指南,例如妊娠高血压[35]和胎盘增生[36]。在没有潜在疾病的死产情况下,临床医生可能会受益于更多的分娩管理指导和妇女咨询工具。例如,澳大利亚各州[37,38]和医院[39]目前的死产指南主张对分娩的第三阶段进行积极管理。尽管如此,2013年澳大利亚的一项随机对照试验调查了胎儿死亡后妊娠14-28周的不同终止妊娠方案,报告显示只有约64%的妇女在分娩第三阶段使用催产素[9]。因此,以人群为基础的刮除和输血估计可能有助于向患者咨询积极管理的必要性[40]。
下载原文档:https://link.springer.com/content/pdf/10.1007/s00404-022-06782-z.pdf